Diez tips para manejo del paciente frágil
La fragilidad es un estado de salud distintivo relacionado con el envejecimiento, en el que múltiples sistemas corporales pierden gradualmente sus reservas, dejando a las personas en riesgo de un deterioro significativo de la salud física y mental, incluso después de un estresante menor.
Se define como aquella condición caracterizada por bajas reservas biológicas, falla de los mecanismos homeostáticos y vulnerabilidad a resultados adversos.
Alrededor del 10% de los mayores de 65 años tienen fragilidad. Esta cifra aumentan a entre el 25% y el 50% en los mayores de 85 años.
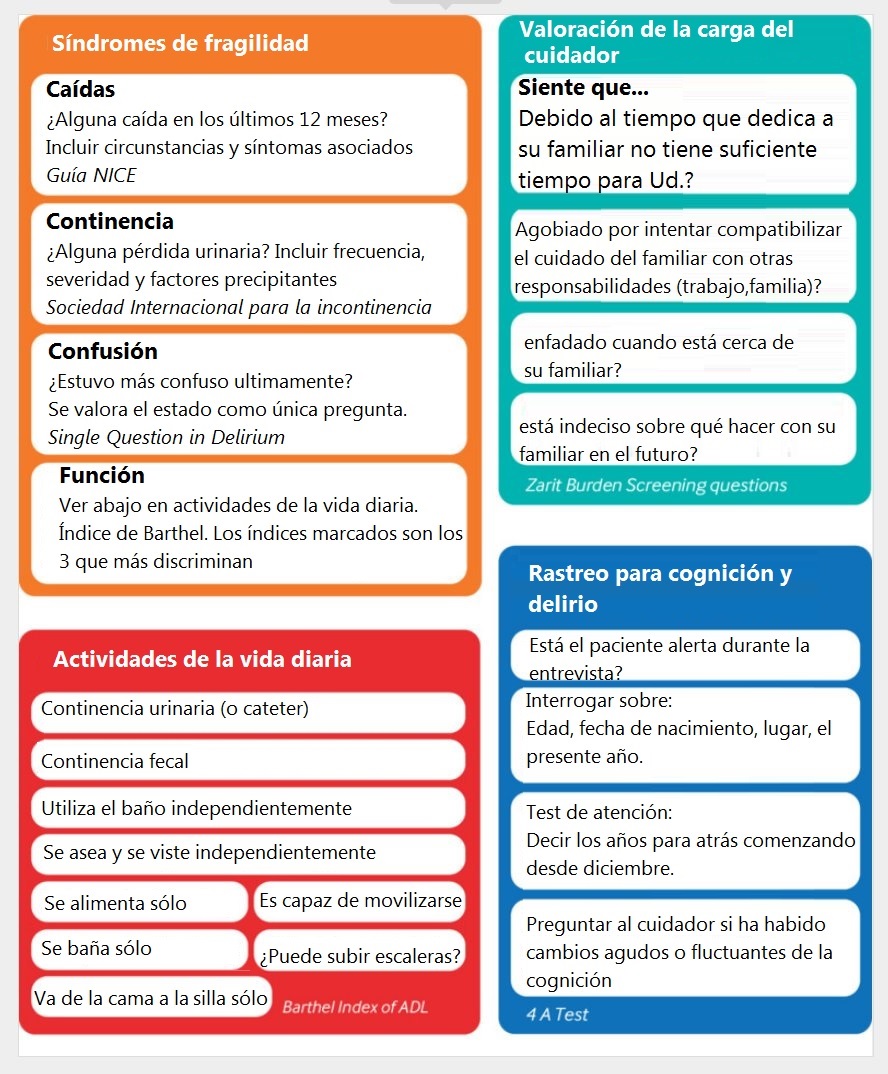
1. Considerá la fragilidad en cualquier persona mayor que presente caídas, inmovilidad, confusión, incontinencia o susceptibilidad a los efectos secundarios de los medicamentos.
Tené en cuenta que lo que puede parecer un síntoma directo a veces puede enmascarar una enfermedad subyacente compleja o grave.

2. Recordá que el diagnóstico de fragilidad moderada y severa en pacientes de 65 años o más requiere de varias consultas.
Si bien más pacientes viven con problemas de salud y multimorbilidad a largo plazo, no todos serán frágiles.
La fragilidad no es una parte inevitable del envejecimiento. No es una condición estática y puede mejorar con el tiempo.
Las personas mayores que son frágiles tienen un mayor posibilidad de discapacidad, internaciones, atención domiciliaria y mortalidad, por lo que es importante identificar y controlar esta característica.
Tenerla en cuenta al evaluar a adultos mayores ayuda a identificar pacientes vulnerables o de alto riesgo que pueden requerir planes de atención personalizados para reducir los riesgos asociados a vivir con fragilidad.
3. Utilizá una herramienta simple para identificar la fragilidad en atención primaria
Hay varias escalas para clasificar al paciente frágil.
Para identificar la fragilidad, la Sociedad Británica de Geriatría recomienda el uso de la velocidad de la marcha (tomar más de cinco segundos para caminar cuatro metros de forma independiente con las ayudas habituales para caminar) o la Prueba Timed Up and Go (más de 10 segundos para levantarse de una silla, caminar tres metros, girar, volver a la silla y sentarse).
El Cuestionario PRISMA-7 (puntaje > 3 indica fragilidad) es una prueba breve de autoevaluación útil que se puede completar en la sala de espera.

La Guía NICE sobre Multimorbilidad 2016 recomienda que una forma informal de valorar fragilidad es evaluar la velocidad en la marcha (por ejemplo, tiempo que le toma al paciente abrir la puerta o llegar al consultorio desde la sala de espera)
El Índice electrónico de fragilidad (eFI 2), presentado más abajo, permite estratificar rápidamente a una población de práctica general en aquellos que son robustos o los que tienen fragilidad leve, moderada o grave, e identificar a los que necesitan una evaluación y manejo adicionales.
Cuadro 1: Índice eFI 2
| Actividad limitada | Enfermedad tiroidea |
| Anemia | Osteoporosis |
| Artritis | Problemas para trasladarse y movilidad |
| ACV/TIA | Problemas de memoria y cognitivos |
| DBT | Polifarmacia |
| Disnea | Úlcera péptica |
| Enfermedad respiratoria | Enfermedad vascular periférica |
| Problemas del pie | Parkinsonismo / temblor |
| Fracturas por fragilidad | Requerimientos de cuidados |
| Hipoacusia | Caídas |
| Problemas visuales | Úlceras en piel |
| Confinamiento en el hogar | Trastornos del sueño |
| HTA | Incontinencia urinaria |
| Hipotensión/síncope | Enfermedad renal crónica |
| Enfermedad valvular cardíaca | Enfermedades del aparato renal |
| Fibrilación auricular | Pérdida de peso/anorexia |
| Enfermedad cardíaca isquémica | Vulnerabilidad social |
La Escala de fragilidad clínica de Rockwood solo debe usarse para evaluar la gravedad de la fragilidad después de una evaluación geriátrica integral.
4. Realizá una revisión exhaustiva de los pacientes con fragilidad
Llevar a cabo una revisión holística e integral, que incluya las necesidades médicas, funcionales, psicológicas y sociales de las personas que viven con debilidad. Esto también debería involucrar a sus cuidadores.
También es importante explorar el impacto de la enfermedad y los síntomas en su vida cotidiana.
Esta revisión generalmente involucra a profesionales de la salud de distintas áreas y se centra en optimizar la salud de la persona y considerar la planificación de la atención anticipada.
5. Considerá cualquier causa potencialmente reversible y los diagnósticos subyacentes
Problemas como el estreñimiento pueden parecer leves, pero podrían causar una disminución rápida de la función de los ancianos con fragilidad y, por lo tanto, deben abordarse.
Si se sospecha deterioro cognitivo el paciente puede ser evaluado utilizando el minimental u otra prueba. Esto tiene implicancias para la planificación posterior de la atención.
Las personas con deterioro cognitivo pueden conservar la capacidad de participar en algunas, a veces todas, las decisiones relacionadas con su cuidado y apoyo, y esta capacidad puede fluctuar con el tiempo.
6. Revisá los medicamentos en busca de efectos secundarios que puedan aumentar la fragilidad
Las personas con fragilidad generalmente son más susceptibles a los efectos secundarios de los medicamentos. Entre los problemáticos se incluyen: antimuscarínicos (que pueden aumentar el riesgo de deterioro cognitivo), sedantes, hipnóticos, sulfonilureas (mayor riesgo de caídas) y opiáceos (pueden provocar confusión).
La identificación de estos medicamentos debería llevar a reevaluar la pertinencia de su indicación. Sin embargo, si bien la deprescripción es una estrategia común para quienes tienen fragilidad, algunos medicamentos continúan teniendo eficacia (como los IECA en el tratamiento de la insuficiencia cardíaca) y, por lo tanto, la fragilidad en sí misma no debería ser una razón para suspender ningún medicamento si se considera útil y necesario.
7. Considerá la derivación a centros de atención secundaria cuando la fragilidad se asocia con una alta complejidad o síntomas desafiantes
Algunos pacientes frágiles con necesidades de atención distintas y/o multimorbilidad pueden ser difíciles de abordar en el contexto de la atención primaria. También puede haber incertidumbre con respecto a los diagnósticos subyacentes. En estos casos puede ser útil la derivación a un centro de atención secundaria para una revisión multidisciplinaria.
8. Tené conversaciones abiertas y recordá preguntar qué es importante para el paciente y su familia
Para brindar una atención centrada en la persona es importante mantener conversaciones abiertas con los pacientes y sus familiares sobre lo que más les importa. Se pueden organizar planes de atención y apoyo individualizados para delinear objetivos de tratamiento y el manejo. Un plan de atención que apoya a las personas mayores a vivir de manera independiente y a comprender y controlar sus afecciones crónicas reduce el riesgo de una crisis que requiera ingreso hospitalario de emergencia.
Los planes de atención anticipada pueden ayudar a las personas mayores con mucha fragilidad que no desean la internación a prepararse adecuadamente para la atención urgente o el final de la vida
9. Aconsejá a las personas mayores sobre el ejercicio y la dieta
El ejercicio es una intervención no farmacológica efectiva y económica que puede mejorar la movilidad y la independencia de las personas mayores. Se ha demostrado que actividades como el entrenamiento de fuerza y equilibrio mejoran la fuerza muscular y las habilidades funcionales en personas mayores con debilidad.
La ingesta nutricional inadecuada también es un factor de riesgo modificable (las personas mayores con fragilidad pueden tener dificultades para comprar y cocinar).
Debe evaluarse el estado nutricional de los pacientes con un índice de masa corporal bajo o un historial de pérdida de peso.
10. Es recomendable desarrollar protocolos locales y vías de atención para personas con fragilidad, asegurando una respuesta oportuna y capacitación para todo el personal
La integración de la atención sanitaria y social con vías claras y la comunicación entre la atención primaria y secundaria son importantes en la atención de las personas mayores con fragilidad. La mala comunicación y falta de coordinación entre las organizaciones puede comprometer la calidad de la atención brindada.
Al desarrollar protocolos, se puede brindar una atención centrada en la persona oportuna, lo que ayuda a evitar que los pacientes caigan en las brechas de estos sistemas interdependientes.
Dr. Qian Tan, Dr. Natalie Cox, Dr. Steve Lim. Universidad de Southampton.