Terapia antiplaquetaria en el postIAM.
El Estudio Sueco
En septiembre del año pasado se publicó (1) un análisis de estudios secundarios que evaluaban los registros del SWEDEHEART en cuanto a la ocurrencia de
sangrados mayores en pacientes postinfartados en los que se les indicaba distintos tipos de terapia antiplaquetaria.
Tené en cuenta que en estos tipos de estudios, las conclusiones que se obtienen dependen de la calidad de los mismos.
Por ej. En estos casos puede ocurrir el subregistro de sangrados menores.
Sin embargo dado que en este estudio se cuantifica la ocurrencia de sangrados mayores, este subregistro es menos probable.
Objetivos
Describir las tendencias temporales de las hemorragias hospitalarias y extrahospitalarias paralelas al desarrollo de nuevos tratamientos y
resultados isquémicos en los últimos 20 años en una población que había sufrido un IAM a nivel nacional.
Métodos y resultados.
Los pacientes con IAM fueron n= 371.431) inscritos en el registro SWEDEHEART desde 1995 hasta mayo de 2018.
Fueron seleccionados y evaluados para eventos de sangrado dentro y fuera del hospital al año.
La hemorragia intrahospitalaria se definió como: Fatal, intracraneal o sangrado que requiere transfusión de sangre o intervención.
La misma aumentó del 0,5% a un pico al 2% entre 2005/2006 y, posteriormente, disminuyó ligeramente a una nueva meseta en torno al 1,3% al final del período
de estudio.
El sangrado extrahospitalario al año se definió como la rehospitalización después del índice de infarto de miocardio debido a hemorragia del tracto
gastrointestinal, urogenital, vías respiratorias, ojos, oídos o hemorragia cerebral.
La misma aumentó de forma gradual de 2.5% a 3.5% en la mitad del período de estudio y a 4.8% al final del período de estudio.
El aumento de la hemorragia tanto en el hospital como fuera del hospital fue paralelo al aumento del uso de la estrategia invasiva y el tratamiento antitrombótico
adyuvante, la terapia antiplaquetaria dual Aspirina-clopidogrel y Aspirina- prasugrel, mientras que la disminución de la hemorragia en el hospital de 2007 a 2010
fue paralelo a la implementación de estrategias para evitar el sangrado.
El re-infarto en el hospital disminuyó de 2.8% a 0.6% y el IAM fuera de hospital disminuyó de 12.6% a 7.1%.
El IAM compuesto extrahospitalario, la muerte cardiovascular y el accidente cerebrovascular disminuyeron de manera similar del 18.4% al 9.1%. (Ver siguiente
gráfico)
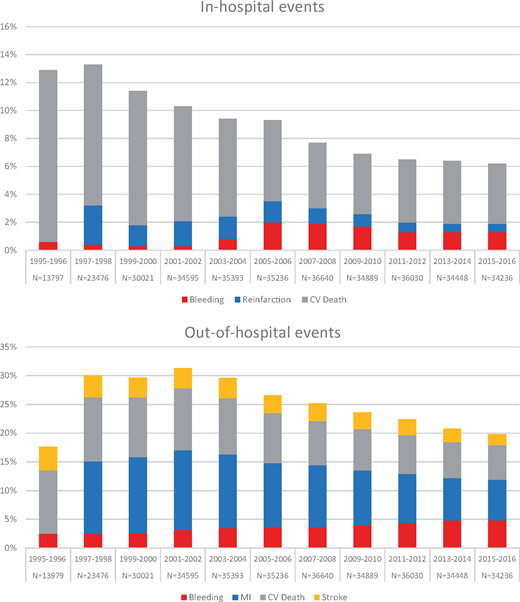
En el gráfico de barras superior se cuantifican los eventos de pacientes internados mientras que el esquema de barras inferior corresponde a los eventos en
pacientes ambulatorios.
Bleeding: Sangrado
MI: Infarto de miocardio
CV death: Muerte de causa CV
Stroke: ACV
Conclusión
Durante los últimos 20 años, la introducción de un tratamiento antitrombótico invasivo y más intenso se ha asociado con un aumento en los eventos
hemorrágicos, pero concomitantemente ha habido una reducción sustancial mayor de los eventos isquémicos, incluida una mejor supervivencia.
(1) https://doi.org/10.1093/eurheartj/ehz593
