El ensayo NordICC.
Hay ensayos clínicos influyentes, y también hay ensayos clínicos cuyos resultados amenazan una norma establecida y altamente lucrativa.
El 9 de octubre por la noche, The New England Journal of Medicine publicó los resultados del primer ensayo aleatorio de colonoscopia de detección.
El ensayo NordICC se propuso evaluar si ser invitado a una colonoscopia de detección reducía el riesgo de contraer cáncer colorrectal o morir a
causa de él.
El criterio principal de valoración fue la incidencia de cáncer colorrectal y la muerte por cáncer colorrectal.
Un criterio de valoración secundario clave fue la muerte por cualquier causa.
Antes de contarte los resultados, piensa en la audacia de esta pregunta.
En muchos países, a millones de adultos mayores sanos se les visualiza el colon con la esperanza de detectar tempranamente algún tipo de cáncer.
En muchos sistemas hospitalarios, los pacientes pueden inscribirse para este procedimiento sin orden médica.
La colonoscopia de detección se ha transformado en un derecho de paso hacia la mediana edad.
Fondo
Antes del estudio NordICC, la detección del cáncer colorrectal se encontraba entre las intervenciones preventivas con una base más segura.
La prueba de sangre oculta en heces (FOBT, por sus siglas en inglés) había mostrado una reducción consistente en la muerte por cáncer de colon,
aunque no logró mostrar ninguna reducción en la muerte por todas las causas.
La sigmoidoscopia flexible había mostrado (1) tanto una reducción de las muertes por cáncer colorrectal como de las muertes por cualquier causa.
Las pruebas inmunoquímicas fecales (FIT) aprovecharon los principios de la SOMF, pero no tenían evidencia directa.
La prueba FIT detecta ADN fecal.
La detección basada en sangre tenía datos débiles y la colonoscopia, el pilar de la práctica en los Estados Unidos, no tenía datos aleatorios
en absoluto.
Antes de NordICC, la Fuerza de tareas preventiva (USPSTF) respaldó la política de que cualquier prueba de detección era mejor que ninguna
prueba, pero discutimos eso.
La sigmoidoscopia flexible tuvo los datos más sólidos y debería haberse priorizado.
Pero los médicos favorecen la colonoscopia porque tiene sentido lógico observar todo el colon (similar a una mamografía en 1 seno) y,
por supuesto, porque la colonoscopia está bien reembolsada.
Vamos al estudio NordICC.
Resultados
Un poco menos de 85.000 pacientes se inscribieron en NordICC en Polonia, Noruega y Suecia.
Los resultados fueron claros:
- Durante 10 años de seguimiento, una invitación a la colonoscopia de detección redujo modestamente el riesgo de ser diagnosticado con
cáncer colorrectal, pero no redujo significativamente el riesgo de morir por cáncer colorrectal.
- La sobrevida del cáncer fue casi idéntica en ambos grupos. Y la mortalidad por todas las causas era la misma.
Los números específicos del resultado primario:
- La probabilidad de contraer (diagnosticar) cáncer colorrectal en el grupo invitado fue del 0,98 % frente al 1,2 % en el grupo de atención
habitual.
Esto representa una reducción del 18% en términos relativos y una reducción del riesgo absoluto del 0,22% o 22 por 10.000.
- La probabilidad de morir de cáncer colorrectal en el grupo invitado fue del 0,28 % frente al 0,31 % en el grupo de atención habitual.
Esta reducción del 10% en términos relativos ascendió a una diferencia de 3 en 10.000 y no alcanzó significación estadística.
- En el grupo invitado, el 11,03% de los pacientes fallecieron; en el grupo de atención habitual fallecieron el 11,04% de los pacientes.
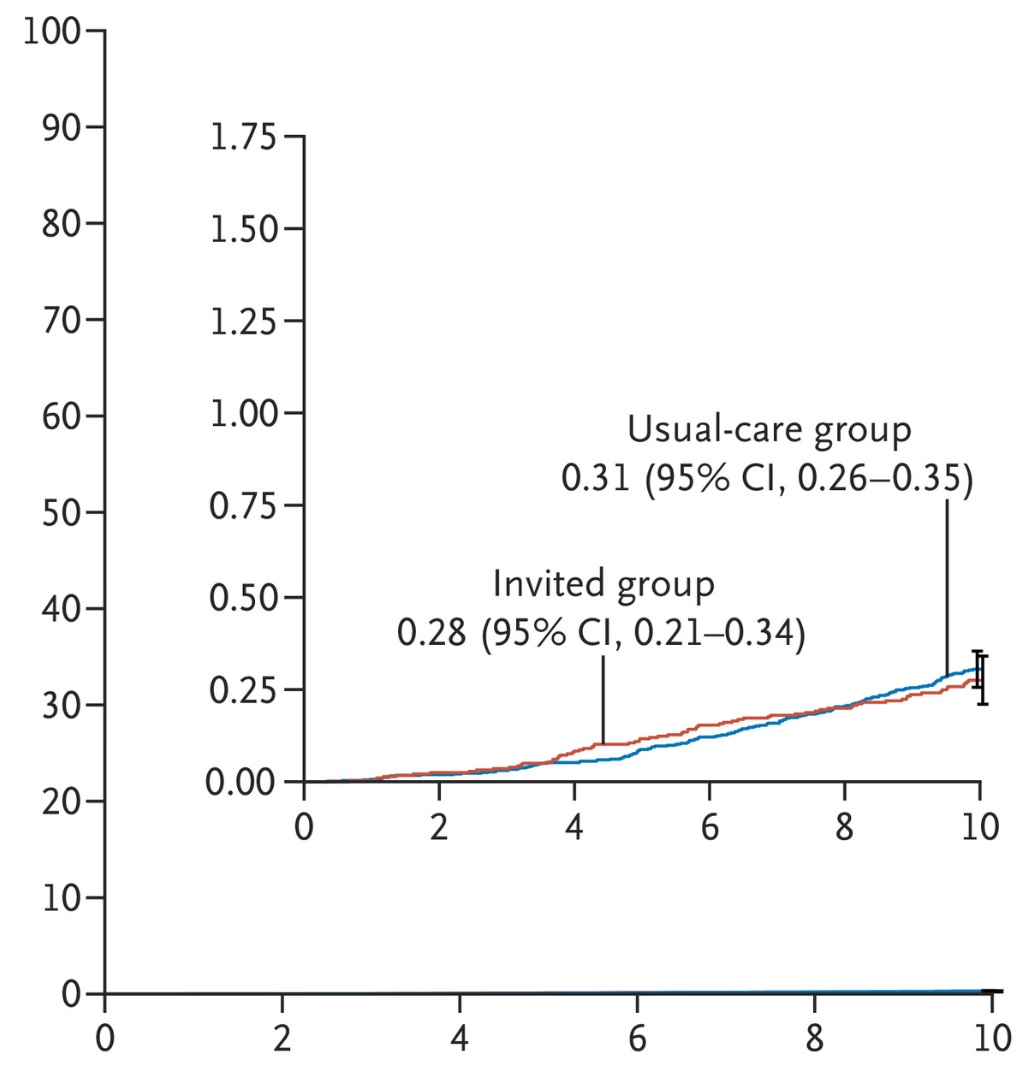
Riesgo de muerte por cáncer colorrectal durante 10 años en el análisis principal. Incluso con un eje y truncado no hay separación.
Estos resultados de primera línea llevaron a los editorialistas del NEJM a escribir:
Esta reducción relativamente pequeña en el riesgo de cáncer colorrectal y la reducción no significativa en el riesgo de muerte son tan
sorprendentes como decepcionantes...
Características del estudio.
Cuando comenzó el ensayo, había pocos o ningún programa de rastreo de colonoscopia organizado a nivel de población en esos países.
Esto es una ventaja porque significó que el brazo de control casi no tenía contaminación, una limitación comúnmente observada en el ensayo
PLCO de detección de cáncer de próstata (3) utilizando la prueba de antígeno prostático específico (PSA).
El ensayo NordICC probó los beneficios de un programa de detección generalizado frente a la ausencia de detección.
Las personas en NordICC se asignaron al azar antes de que se les pidiera que participaran en un ensayo.
Cuando se le asignaba al azar al grupo invitado, tenía que decidir si se sometería al procedimiento.
Menos de la mitad (42%) de los que estaban en el grupo invitado a la prueba de detección en realidad se sometieron a una colonoscopia.
Esa observación sustenta la principal crítica del ensayo: no puede beneficiarse de una colonoscopia si no se la ha realizado.
Hay dos refutaciones a este argumento:
La primera es que su tasa aparentemente baja de aceptación después de la selección no es tan diferente de la experiencia estadounidense.
Las encuestas actuales sugieren que entre el 60 y el 70 % de los estadounidenses se someten a pruebas de detección del cáncer de colon.
Esta tasa se ha movido hacia arriba en los últimos años.
Aunque es una estimación aproximada, no es del todo diferente a las tasas alcanzadas en NordICC, y se acerca a las tasas alcanzadas en Noruega,
que no informó resultados diferentes.
En nuestra opinión, NordICC se aplica razonablemente bien a los patrones de práctica actuales de los Estados Unidos y de muchos países
La segunda refutación se mete en la maleza de la conducta procesal y las estadísticas.
Si bien la idea de contar solo a quienes se someten al procedimiento tiene sentido teórico, en realidad es complicada. Los autores hicieron lo
que se llama un análisis por protocolo en el que observan a quienes realmente se sometieron al procedimiento frente a la atención habitual.
En los círculos estadísticos, los puristas creen que los resultados de los ensayos deben basarse en el grupo al que se le asigna al azar, y no
en lo que sucede después de la aleatorización.
Esto se denomina principio de intención de tratar o, en este caso, principio de intención de examinar.
¿Por qué?
Porque el propósito de la aleatorización es equilibrar los factores de confusión conocidos y desconocidos, para equilibrar las distribuciones
de resultados en ausencia de un efecto.
Un análisis por protocolo deshace la aleatorización. Las personas que siguen con la colonoscopia pueden ser diferentes a las que deciden no hacerla.
Pueden estar más o menos enfermos o tener más situaciones que piensen que pueden querer estudiarse.
De hecho, si el investigador va a confiar en el protocolo, ¿por qué aleatorizar?
Los autores ajustaron las covariables en su análisis por protocolo; podrían haber hecho esto en un conjunto de datos de observación.
Sin embargo, con todas estas limitaciones, el análisis por protocolo (el mejor de los casos) encontró que el riesgo de muerte por cáncer
colorrectal era del 0,15 % en el grupo invitado frente al 0,30 % en el grupo de atención habitual.
Se trata de una reducción del 50% en términos relativos.
En términos absolutos, la diferencia de riesgo es 0,15% o 15 por 10.000.
Tres áreas para comentar
I - Beneficios Poblacionales vs Individuales
Los investigadores de NordICC intentaron cuantificar los beneficios de un programa de detección de colonoscopia basado en la población.
Esta es una pregunta relevante porque los programas de detección (en muchos países) son la norma y sus costos ascienden a miles de millones.
Las personas ven anuncios de la prensa no especializada, de sus sistemas hospitalarios y de famosos.
La creencia central de estos programas es que la colonoscopia mejora la salud de la población.
Este ensayo anula esa creencia. A pesar de aleatorizar a más de 80.000 personas y seguirlas durante una década, el NordICC no mostró una
reducción significativa en las muertes por cáncer colorrectal ni en la muerte general.
II - Beneficios Individuales
Si bien las conclusiones de NordICC se refieren principalmente a los programas de detección, sus resultados también informan la toma de
decisiones individuales.
Una persona que decide hacerse una colonoscopia incurre en una carga sustancial.
La “preparación” (que es un eufemismo para defecar más de 12 veces) ocupa gran parte del día anterior a la prueba y luego el día siguiente es
improductivo debido al procedimiento y su sedación.
La carga estaría bien si hubiera reducciones proporcionales en el riesgo.
Una persona piensa: ¿cuáles son mis probabilidades de evitar una muerte colorrectal con y sin el procedimiento?
La reducción del riesgo en NordICC (el análisis por protocolo) fue del 0,15 % durante 10 años.
Esto es increíblemente pequeño.
Considere 10.000 personas que se someten a una colonoscopia:
9.985 incurren en toda la carga y los costos y no obtienen ningún beneficio.
Luego está el tema de la sobrevida.
Es fácil olvidar que el objetivo de hacerse la prueba de cualquier enfermedad no es evitar una de cientos de enfermedades; es vivir más.
Los datos de NordICC son claros: su riesgo de morir durante 10 años fue del 11,03 % sin una invitación a la detección y del 10,88 % con el
procedimiento (eso supone el tamaño del efecto sesgado por protocolo).
Creemos que la mayoría de la gente diría que no vale la pena la diarrea de la preparación.
III - Colonoscopia frente a otras modalidades de rastreo colorrectal
Existen otros modos de detección del cáncer colorrectal.
Las pruebas de sangre oculta en heces han mostrado reducciones modestas en la muerte por muerte colorrectal (3), pero no reducen las
tasas generales de muerte.
La ventaja de SOMF es que es una prueba fácil y no invasiva.
La sigmoidoscopia flexible, que evalúa solo una parte del colon y se puede realizar sin sedación, ha resultado en reducciones estadísticamente
significativas en la muerte por cáncer colorrectal y, en análisis combinados, ganancias modestas en la sobrevida general. (2)
Las pruebas de inmunidad fecal (FIT) y las pruebas de ADN fecal no se han estudiado en ensayos controlados aleatorios.
El ensayo NordICC debe interpretarse en relación con estos otros medios menos invasivos y menos costosos de detección del cáncer colorrectal,
que han arrojado resultados positivos.
Tiene sentido que ver todo el colon durante una colonoscopia sea la mejor prueba de detección. La analogía con la detección de cáncer en una
sola mama podría estar fuera de lugar.
Las mamas son biológicamente similares, pero el colon derecho e izquierdo son drásticamente diferentes.
Además, la historia de la medicina está repleta de ejemplos de ensayos que invalidan intervenciones que tenían sentido.
Advertencias finales
Todos los ensayos, y NordICC no es una excepción, miden los efectos promedio.
De la misma manera que algunas personas pueden beneficiarse de un fármaco o dispositivo que fracasó en un ensayo clínico, las pruebas de
detección pueden salvar una vida.
A una persona se le puede detectar un cáncer que se puede tratar. Eso no está en debate.
Para lo que necesitamos los ensayos es para producir un efecto promedio en individuos promedio.
Así es como conocemos la relación daño-beneficio y qué intervenciones recomendar a nuestros pacientes.
Sin embargo, los efectos promedio no se aplican a todos.
Por ejemplo, las personas con un fuerte historial familiar de cáncer de colon tienen un riesgo inicial más alto y esto puede aumentar sus
posibilidades de beneficiarse de la detección.
Sin embargo, todavía necesitamos más investigación sobre los daños en este grupo. NordICC no se aplica a estas personas.
Finalmente, este no es el final de los ensayos de detección colorrectal.
Aprenderemos más de un estudio sueco que compara la colonoscopia con las pruebas inmunoquímicas fecales o la atención habitual.
Y hay 2 estudios estadounidenses en curso que arrojarán claridad.
Sin embargo, por ahora, estos son resultados sorprendentes que deberían tener una influencia inmediata en las decisiones relacionadas
con los programas de detección y las elecciones individuales.
Referencia:
Comentario sobre el Ensayo NORDicc aparecido en https://sensiblemed.substack.com/p/screening-colonoscopy-misses-the?utm_source=post-email-title&publication_id=1000397&post_id=77532159&isFreemail=true&utm_medium=email
(1) https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5823607/
(2) https://www.bmj.com/content/352/bmj.h6080
(3) https://pubmed.ncbi.nlm.nih.gov/11189683/
